安庆市三级医院按病种分组付费支付标准评价及应用对策研究
——以安庆市立医院为例
摘要:本研究以安庆市某大型三甲医院为例,梳理按病种付费运行过程中的相关问题并进行评价,为完善按病种付费提供对策。方法:采用EXCEL做数据整理和SPSS24.0软件进行描述和统计分析。结果:2019年按病种付费执行病人次数达到医院总出院人次数的23%,执行按病种总数占居民医保总数约60%以上,住院费四分位间距超过5000元的占17.35%。分析的病种种三年实际住院总费用中位数无差异的48%,有差异的占52%,有下降占17.3%,取得了一定的控费效果。结论:按病种付费取得较好的控费效果,但在病种设置、支付标准及报销比例、流程等方面上存在一定的问题,应根据运行情况进一步优化医保付费标准、病种设置和相关流程。
关键词:单病种 按病种付费 医疗保险 效果评价
安庆市自2014年开始在新型农村合作医疗医保中患者就诊执行按单病种分组付费方式结算,几年来结算人次数程几何式增长,2019年安庆市立医院全年共执行按单病种分组付费结算2.4万余人次数。现安庆市立医院2020年在执行的按病种分组付费病种274个,其中按实际费为支付标准的病种有6个,安庆市医疗保障局基本每年都会根据情况对实行的单病种种类和支付标准予以调账,最近一次为2020年3月27日安庆市医疗保障局下发《关于安庆市基本医疗保险按病种分组付费实施方案征求意见的通知》对30个病种的支付标准进行调整,其中29个病种支付标准降低,1个病种支付标准提高。
因医疗保障局组建时间尚短,各医保系统正在逐步整合和升级,虽整合和升级的过程给医院及就诊患者带来了较大的不便,但整合后将有利于医保的管理。本研究以安庆市立医院为例,数据来源于安庆市立医院HIS系统,结合日常工作实际,梳理按病种分组付费执行相关问题,以期为医保政策提供参考依据。
一、整体运行情况分析
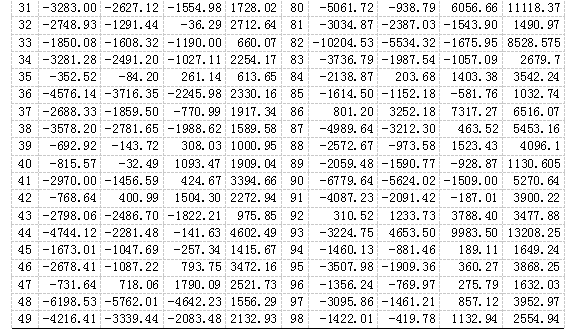
2019年安庆市立医院已执行的按病种分组付费病种(以下简称单病种)为253个(不含按实际支付病种数)。2014-2019年医院系统内共上传执行了按单病种分组付费病例64216人次,其中2014-2016年系统内执行单病种系统内未登记病种名称,2017年大部分病种系统内亦未登记病种名称,且有部分单病种限额支付标准是按实支付。因此,本次仅分析2017-2019年3年系统内登记病种名称单病种病例44683人次,去除按实际支付病例249人次,共44434例纳入分析范围。
2014-2019年安庆市立医院执行单病种人次数程明显上升趋势,2017-2019年已经逐渐规范的三年执行单病种人次数增幅均达到35%,而2019年单病种执行病例次数达到医院总出院人次数的23%,执行单病种总数占城乡居民医保(含原新农合和居民医保)总数约50%。对全部纳入分析的44434人次单病种付费病例进行统计,2018年、2019年分别共有236个、253个在执行单病种付费项目。详见下表一。
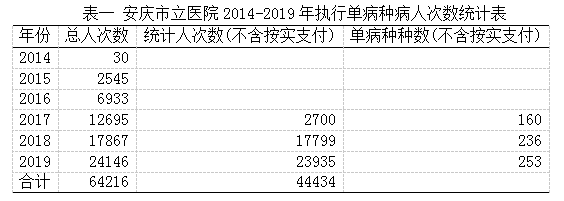
对各单病种执行人次数进行统计分析,其中3年总人次数1000人次以上的有9个(3.47%)病种,共13303人次(29.94%),3年总人次数500人次以上的有22个(8.49%)病种,共23033人次(51.84%),占总人次数50%以上,而三年总病种人次数100人次以下的病种共有161个(62.16%),只有4561人次(10.26%),甚至有57个(22.01%)病种三年总执行人次数10人次以下。详见下表二:
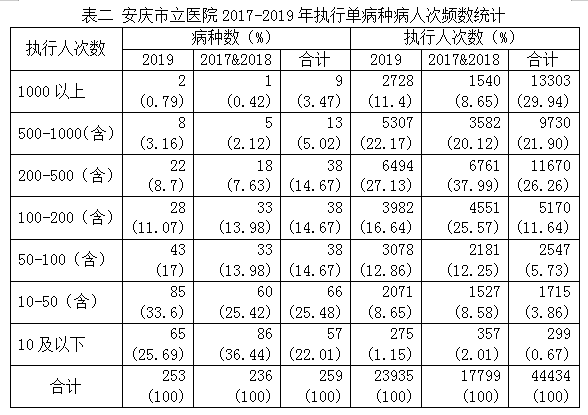
通过对病例实际住院总费用减去单病种付费定额标准值差值(以下简称差值)进行正态性检验,差值不服从正态分布P=0.000,差值P25=-2916.07、P50=-1383.66、P75=200.43,对差值进行差异性检验,P=0.000。
二、执行人次数较多病种分析
按照2017-2019年安庆市立医院单病种执行病例数量多少从高到低排序,执行单病种人次数较多的科室包括儿内科、肿瘤内科、消化内科、呼吸内科、妇产科、神经内科、甲状腺乳腺外科、普外科、心血管内科等,执行单病种人次数较少的科室主要包括神经外科、急诊内科、重症医学科、急诊科、北院区内科、中医康复科、皮肤性病科、口腔等。从执行病种种数来看,执行病种种数较多的科室有消化内科(41种)、心血管内科(39种)、肿瘤内科(39种)、全科医学科(35种)、老年病科(32种)、普外科(32种),执行病种种数较少的科室有神经外科(1种)、整形外科(1种)、中医康复运动(6种)、肛肠外科(6种)、皮肤性病科(6种)、甲状腺乳腺外科(7种)、口腔科(8种)、血管外科(8种)、介入科(9种)。有部分科室执行病种种数较少但执行例数较多,也有少数科室执行种数较多而执行力例数不多。
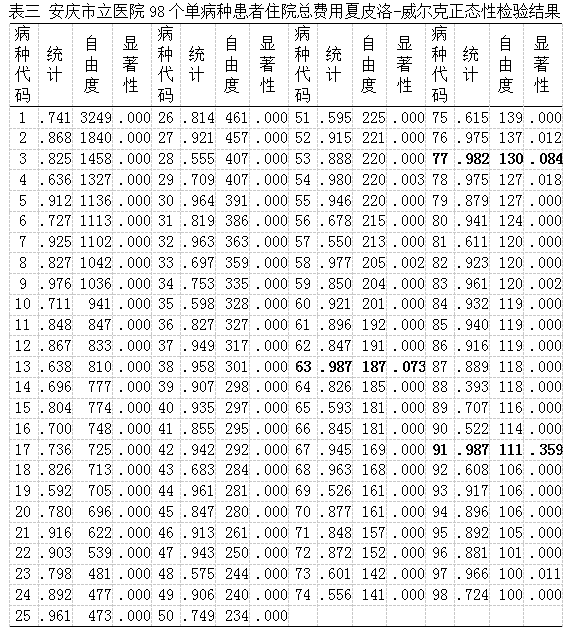
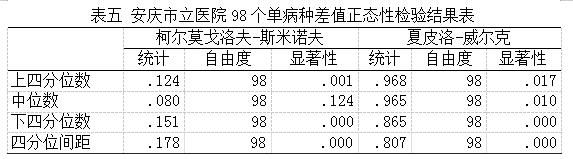
选取总执行病种人次数超过100人次数的98个病种(按序给予1-98进行代码编号)39873人次,占总人次的89.74%,对98个单病种住院总费用分别做夏皮洛-威尔克正态性检验,检验显示P>0.05的有3个病种,为便于分析,均按不服从正态分布分析,检验结果如下表三:
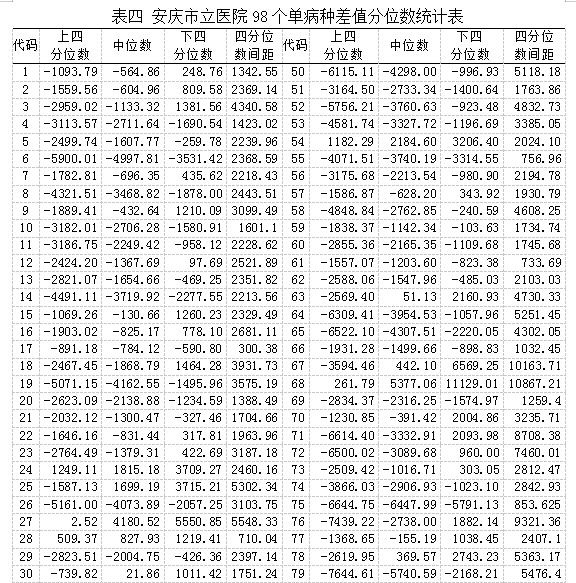
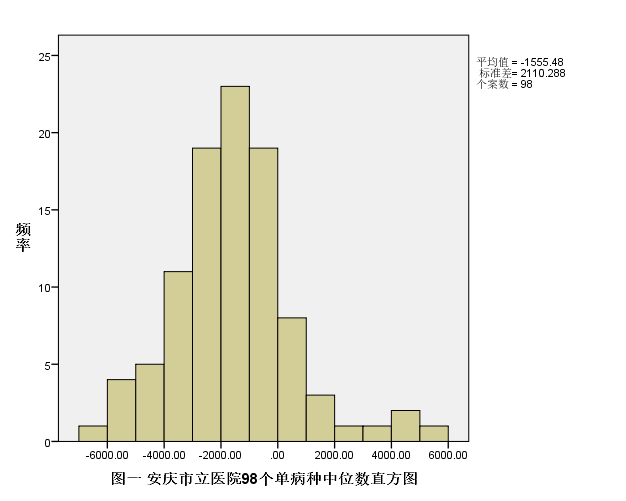
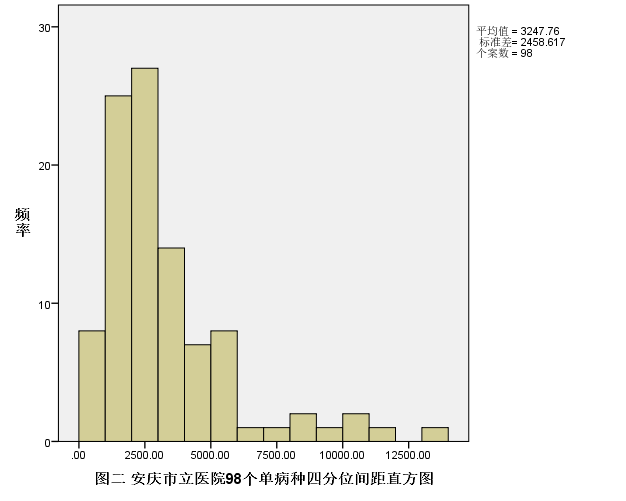
对98个单病种差值计算上四分位数、中位数、下四分位数、四分位数间距,结果详见下表四,对各分位数进行统计,夏皮洛-威尔克结果均不服从正态分布,正态性检验结果如下表五。对98个差值的中位数和四分位间距进行统计描述,中位数中为正数的有16个病种,最大的为5377.06,最小值为21.86,中位数小于-3000的有21个病种;四分位间距最大的为13208.25,超过10000的有4个病种,超过5000的有17个病种,各单病种的差值中位数和四分位数间距频数图详见下图一、图二:
三、选取病种单项分析
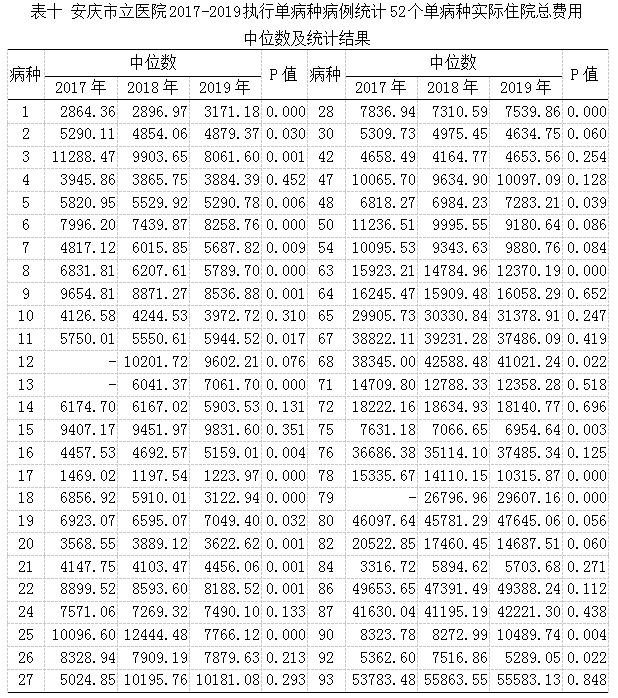
选取总执行病例较多(超过500人次)的病种22种、四分位间距超过5000的病种17种、差值中位数小于-4000的病种10种,差值中位数为正数的16种,共65种,除去四类中重复病种13种,共52种进行分年度费用统计分析。
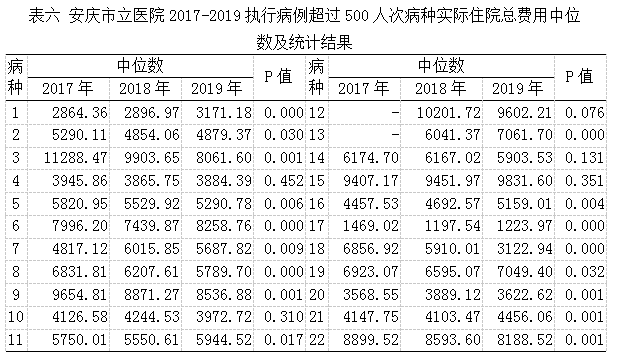
1.执行病例超过500人次病种分析
执行病例超过500人次的22个单病种中2017、2018、2019年实际总住院费用中位数无差异(P>0.05)的有5个(22.73%)病种,2017、2018、2019年三年实际住院总费用中中位数有差异(P<0.05)的有17个(77.27%)病种,其中实际住院总费用有下降趋势的有6个(27.27%)病种,有上升趋势的有3个(13.64%)病种,8个(36.36%)病种实际住院总费用有波动,具体结果详见下表六。
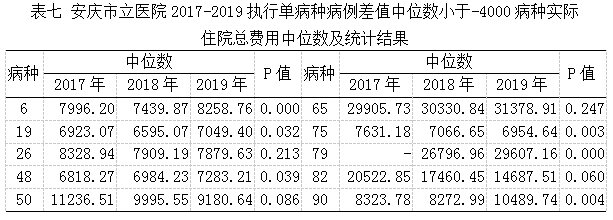
2.差值中位数小于-4000兵种分析
差值中位数小于-4000的10个病种中,有2个序号小于22,对10个病种进行统计分析,其中5个病种三年住院总费用中位数2017-2019年无差异,5个病种三年中位数有差异,其中有下降趋势的只有1个病种,其他无明显下降趋势,各病种住院总费用中位数及统计结果详见下表七。
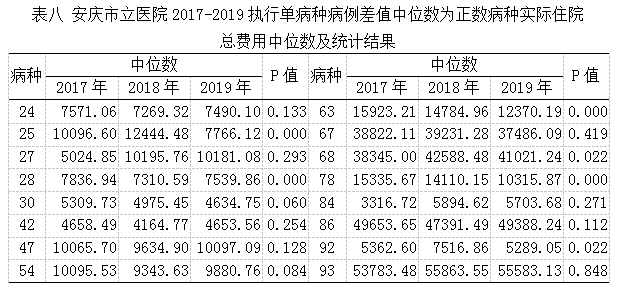
3.中位数为正数病种分析
中位数为正数的16个病种中,有10个病种2017-2019年住院总费用中位数无差异,有差异的6个病种中,有下降趋势的有2个病种,其他无明显下降趋势,详见下表八。
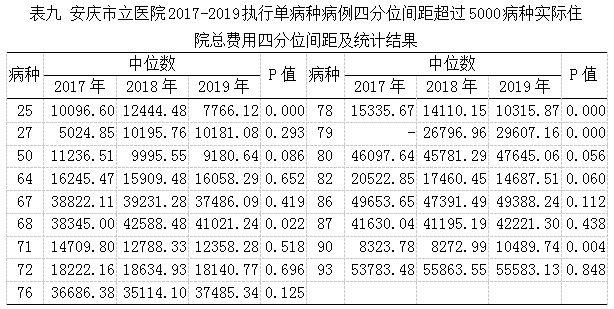
4.四分位间距超过5000病种分析
四分位间距超过5000病种的17个病种种,12个病种2017-2019年住院总费用中位数无差异,有差异的5个病种中,有下降趋势的仅有1个病种,其他无明显下降趋势,详见下表九。
5.选取病种汇总分析
综合所有分析52个病种中位数,2017-2019年三年中位数无差异的有25个病种,占48%,有差异的有27个病种,在有差异的27个病种中,有下降趋势的有9个病种,占17.3%,有上升趋势的有3个病种,占5.8%,其他(28.8%)有波动,无法明确上升或者下降趋势。
三、讨论及建议
1. 按病种付费总体起到良好控费效果
按病种付费的政策初衷是控制医疗费用的增长,减轻患者的就诊负担,从分析结果看,差值P50=-1383.66,稍低于支付标准,四分位间距为3116.5,总体病种费用控制和实施较好。在执行病例较多(超过200例)的98个病种中,差值中位数为负数的占绝大多数(83.67%),即大部分病种患者住院实际总费用控制在了病种付费支付标准以下,且差值中位数小于-3000的有21个(21.4%)病种,整体上起到了控制费用的效果,已激发了部分科室医生对病种费用的控制,切实减轻了居民就医负担,提高了医保基金的利用率。
2. 应进一步加大医保政策宣传力度
一方面加强对医务人员的医保政策知识的普及,另一方面,随着居民生活水平的提高,患者对服务和办事效率等的整体服务要求越来越高,对医保政策和相关法律法规的了解也越来越多,对政策的一知半解导致就诊投诉与不满之处增多。因此,应进一步加大医保政策宣传,尤其是针对基层居民的医保宣传,应加大县级及以上医保经办机构的直接宣传力度,且应在春节期间青年人在家时的宣传,避免和减少居民对医保政策的误解和一知半解,造成后续的沟通不便。如患者对转诊转院手续的繁琐和未转诊带来的不满;务工居民春节期间可能存在基层医生诱导消费,让居民随意领取一些药品,医生再用完居民家庭门诊报销额度,套取医保基金等情况。
3. 医保统筹层次引发了一些运行问题
各地系统设置不统一,系统内存在有一些不一致和瑕疵之处。如部分病种不显示病种名称,部分病种区/县支付限额显示为医保支付比例计算后的额度,部分病种限额显示错误,不同区县支付标准不一致,按实际费用计算病种存在医保未支付等情况。各地系统、政策不统一。频繁的系统升级和经常性故障,加上各地政策不一,且解读因人而异,患者医保出院无法结算和需自费住院时,参保居民对医保政策一知半解,都会给医院带来无尽麻烦,造成患者来回咨询甚至跑路。目前该市各县居民采用按病种分组付费标准结算,市辖区居民采用病种分值付费标准结算,虽已逐步全部统筹至金宝系统,但执行政策却不同,报销比例有差异,居民之间相互比较。
4. 优化按病种付费的病种设置
在执行按病种存在执行人次数较少和四分位间距较大的病种。统计的三年中在执行的按病种付费病种,总执行人次数不超过100人次的近160个病种,占总病种数的60%以上,四分位间距超过5000的有17个病种,而超过10000的有4个病种,建议可考虑进一步优化病种目录,减少部分病种增加部分病种分型,甚至调研影响病种分型的因素,如并发症、年龄等可能存在的影响因素,避免和减少低估疾病的复杂性,引发价格恶性竞争,降低医疗质量或容易发生推诿重症现象。
5. 适时调整病种付费支付和报销标准
在执行按病种付费支付标准,存在标准偏高与偏低并存的情况,可进一步优化适当调整付费标准,但需注意不能无限制降低支付标准,应控制合理的支付标准,过度控制费用会导致临床医疗事故发生的可能性。
2020年该市调整30个病种支付标准,其中降低标准的有29个病种,提高标准的有1个病种。30个病种只有13个(43.33%)病种在98个病种之中,其他病种执行例数较少;6个(20.00%)病种在22个病种之中,1个病种2017-2019年执行病例实际总费用有相对明显的下降趋势,其他未见有明显的下降趋势;还有2个病种该院无执行病例,支付标准存在未完全根据实际数据调整的可能,建议标准政策实行充分的信息共享,建立信息共享平台,制定支付标准应参考包含所有费用的总费用,应听取医院意见并建立动态调整机制,尊重事实,加大病种成本控制。
在报销标准上,存在少数基金支付比例较低的病种,县(市)居民在执行按病种付费时个人支付比例比不执行按病种按普通项目付费标准结算时个人支付比例高的情况,患者不愿意执行按病种付费结算,因此,应进一步论证基金支付比例事宜,适当提高部分病种基金支付比例。
6. 优化医保结算报销流程
一方面,医院内出入院结算出现很多无法在医院直报情况,包括部分情况意外伤害、未转诊转院、医保系统故障、医保信息登记时间冲突等相关情况,致使患者意见较多,甚至于责怪窗口人员故意刁难,而医保咨询窗口亦存在推诿情况。另一方面,各医疗保障局均在成立如医保中心、基金监管中心、服务中心、信息中心等各类二级管理中心,虽说对于内部来讲可能职责更加明确,但对于医疗机构、居民来说却增加了协调的难度和多跑路的弊端,甚至造成更多的推诿现象。
建议对于医保经办机构尽量实行垂直化管理模式,不建议扁平化管理,充实现有机构人员力量,建议各级医疗保障局设立真正的“一站式”综合服务窗口,并加大窗口人员监管力度,甚至有研究建议成立单病种管理部门,避免和减少推诿现象,如确需再与相关部门沟通协调,也应由窗口代为沟通,减少患者来回咨询、跑路,医疗机构、居民只需一个电话、一次跑路即可。
总之,按病种付费起到了一定的控费效果,节约了医保基金,规范了医生的诊疗行为,但实际运行中却存在一定的问题,建议各地医保经办机构,应充分利用按病种付费的控费效果合理控费,但切不可过度控费,应进一步优化流程和病种目录,调整合适的支付标准,扬长避短,充分发挥按病种付费的控费效果。




